先生があなたに伝えたいこと
【石井 研史】私の手術は患者さんの命を救うものではありませんが、患者さんの人生を楽しめるようにするのが目的ですから、縁あって私のところにいらした患者さんが人生を楽しんでおられると聞くのが一番うれしいですね。

日本赤十字社 さいたま赤十字病院
いしい けんし
石井 研史 先生
専門:股関節
石井先生の一面
1.休日は何をして過ごしますか?
天気の良い休日には散歩することが多いです。筑波山には年間10回くらい散策に出かけます。春の連休は四国遍路道を徒歩でお参りしています。夏休みは北アルプスや八ヶ岳に登ります。歩くといろんなことに気がつくし、気分がすっきりしますね。
2.最近気になることは何ですか?
当院の整形外科医師数は現在15人です。大学以外でこれほど人材が多い施設はなかなかないでしょう。うまく協業と分業をすれば、すばらしい結果を出せるのではないかと思います。みんなが働きやすい環境を整えることに気を配っています。
Q. 今回は人工股関節の手術について、石井先生に医療現場での最新状況についてお伺いします。まず、人工股関節手術の成績は昔に比べてどれくらい向上しているのでしょうか?
A. 最新の材質、デザイン、表面加工技術などの恩恵で、人工股関節の長期成績への期待が高まっていることは事実です。良好な中期成績が学会でも発表されていますし、時間が経てばさらに長期の成績も明らかとなることでしょう。しかし最新のものが必ず良いとは限らないのは世の常です。セラミックスでは破損の問題や表面が変成する可能性があるという問題、金属ではアレルギーの問題、大径骨頭(だいけいこっとう:大きなサイズの骨頭)ボールではステムとの接合部でトラブルを起こす問題、臼蓋(きゅうがい:大腿骨上端の骨頭部分を覆う骨盤のお椀状の部分)カップの辺縁(へんえん:縁の部分)が軟部組織を刺激して痛みを発症する問題など、さまざまな問題が報告されています。これらの問題は昔はなかったか、あっても非常に頻度の低い問題でした。大きな傾向としては、製品、術式含めて進歩していますが、新たな問題も生じているので、中長期の臨床成績を見ながら慎重に判断していかなければいけないと思います。
![]()
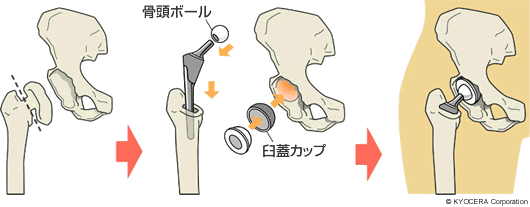
Q. 人工関節の耐用性はどのようにして決まるのでしょうか?
 A. 人工関節とて一般の精密機械と同じですから、設置状況や使い方に依存して耐用年数が決まってきます。 患者さんの術後の活動性によって耐用年数は当然ことなってきます。高齢者や関節リウマチの患者さんは活動性が低いですから、非常に長い耐用年数が期待できるでしょう。一方、活動性の高い若年者や男性では耐用年数が短くなります。人工関節は自動車などと同じ機械だからです。
A. 人工関節とて一般の精密機械と同じですから、設置状況や使い方に依存して耐用年数が決まってきます。 患者さんの術後の活動性によって耐用年数は当然ことなってきます。高齢者や関節リウマチの患者さんは活動性が低いですから、非常に長い耐用年数が期待できるでしょう。一方、活動性の高い若年者や男性では耐用年数が短くなります。人工関節は自動車などと同じ機械だからです。
また、人工関節は手術でうまく設置できれば安定して機能します。特に、人工関節どうしが衝突する現象(インピンジメント)は脱臼や破損につながります。骨どうしがぶつかって関節面が浮き上がっても脱臼や破損を誘発することがあり得ます。手術中にこれらの問題の有無をきちんとチェックし、問題があれば解消することが大切なのです。設置する角度や、設置の方向も重要です。当然手術前には手術予定を立てます。レントゲン画像やCT画像を検討して患者さんごとに問題点を予想し、適切な機能や形状を持った人工関節を選択します。こうして設計図を書いているわけですが、計画通りに手術をしても何らかの問題が起こることが普通です。
Q. 手術中に起こりうる事態に対応する能力が必要なのですね。
 A. まずはもちろん、設計図どおりに骨を切って人工関節を挿入する技術がないと話にはなりません。それは腕の良い大工さんの技術と同じですし、精度の問題です。精度については、腕がなくてもナビゲーションシステムを使えばより正確に実現できるでしょう。
A. まずはもちろん、設計図どおりに骨を切って人工関節を挿入する技術がないと話にはなりません。それは腕の良い大工さんの技術と同じですし、精度の問題です。精度については、腕がなくてもナビゲーションシステムを使えばより正確に実現できるでしょう。
しかし、計画通りの手術が正解かどうかわからないのはどうすれば良いのか。そこが人工股関節手術のポイントですね。股関節は骨と筋腱、つまり筋肉や腱組織からできています。しかし、筋腱の状態は手術前にはわからない。だから骨を計画通りに切ったところで仮に人工関節を挿入して、手術中に十分にチェックする、テストするわけです。
Q. どのようなテストをされているのでしょうか?
A. 筋腱の緊張は適切かどうか、人工関節が筋腱にこすれて刺激していないかを入念にテストします。緊張が強すぎると可動域(かどういき:人工関節を動かせる角度)は悪くなるし痛みが残るでしょう。また緊張が弱すぎても脱臼しやすくなる。そういうことをすべて含めて、筋腱のバランスの最も良い位置を手術中に探します。必要ならば腱の一部を切離します。満足できなければやり直しです。手術精度が甘いか設計が間違っているわけですから、人工関節のサイズや位置、方向を変更します。これを短時間に行って適切に修正するのが腕の見せ所でしょうね。いろいろな経験が活かされるのもこの場面です。これはむしろ左官屋さんの仕事に近いでしょうか。コンピュータにはなじまない、「手触りの感触や案配」の仕事なのです。手術中の可動域や筋腱の緊張、切離した位置などすべて手術所見記録に残しています。それは反省材料として今後に活かせますし、新しいアイデアの源にもなりますからね。これらのテストをクリアすることが耐用年数にとって最も大切なことだと考えています。クリアできれば正解に近づいた手術といえるのではないでしょうか。
Q. それらのテストに合格した手術では、患者さんの動作の制限はなくなるのでしょうか?
 A. テストをクリアして安定した人工股関節が設置できた患者さんには、「手術直後からどんな格好をしてもいいよ」といっています。基本的に動作制限はしていません。再置換手術(さいちかんしゅじゅつ:人工関節をいれかえる手術)の場合で、筋腱の緊張がゆるくてテストがクリアできない場合も数パーセントあるかもしれませんが、その場合は、どんな場合に不安定になるか、どんな動作をしてはいけないかということを具体的に患者さんに指導しています。
A. テストをクリアして安定した人工股関節が設置できた患者さんには、「手術直後からどんな格好をしてもいいよ」といっています。基本的に動作制限はしていません。再置換手術(さいちかんしゅじゅつ:人工関節をいれかえる手術)の場合で、筋腱の緊張がゆるくてテストがクリアできない場合も数パーセントあるかもしれませんが、その場合は、どんな場合に不安定になるか、どんな動作をしてはいけないかということを具体的に患者さんに指導しています。
Q. 手術が適用となる年齢層も広がってきているのですか?
A. 手術適応は年齢だけではなく、さまざまな合併症をお持ちの患者さんを安全に管理できるかどうかにかかっています。安全な管理が可能であれば手術適用も広がるでしょう。なんらかの合併症をお持ちの方や、高齢の方は全科がそろった総合病院で手術を受けられるのが良いでしょう。また、青壮年期の患者さんでは複数回の再置換手術が必要になることが予想されます。たとえば大腿骨の骨温存(こつおんぞん:できるだけもとの骨を残して人工関節手術をすること)という概念があります。まずは表面置換型(ひょうめんちかんがた:大腿骨頭部分を切除せずに表面部分のみを人工物にするタイプ)の人工股関節による手術、再手術ではショートステム(短い人工関節)、再々置換手術ではスタンダードステム、さらにロングステムを使用するプランで最大4回の手術が可能になります。私は表面置換型の人工関節置換術は行っておりませんが、骨の条件が良ければ初回手術ではショートステムを選択して再置換手術の条件を良くするようにしています。
![]()
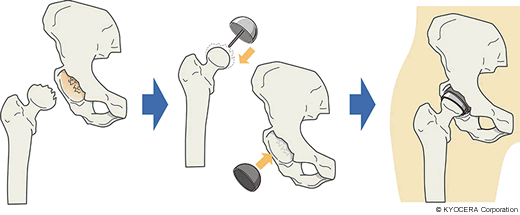
Q. 手術のリスクも低減されてきているのでしょうか?
A. 人間がする手術ですし、手術を受けるのも人間です。リスクについてはさまざまな状況を想定しますが、すべてを見通すこともできません。整形外科医は患者さんの全身管理はあまり得意じゃないですし、一日に3件くらいの手術をしていますから、手術中は手術室に缶詰です。午前中に手術した患者さんの具合が悪くなったからといって、午後の手術を途中でやめて駆けつけることもできなのです。ましてや夜中はどうするんだということですね。これはどこの病院でも悩ましい問題だと思います。対策が立てられなければ厳しい合併症のある患者さんは手術適応から外れてしまいます。
Q. 万一、手術後の入院中に何かあったら大変ですね。
 A. 当院では24時間体制で第三次救急を受け入れている全科のそろった総合病院です。これは、救急救命科が救急車で運ばれる重症の患者さんを受け入れる、他の病院では治療不可能な重症患者さんを受け入れるというシステムで、当院の先輩方が苦心して作り上げたシステムです。毎日救急医学科だけで3人の医師が当直しています。普段は整形外科医も救急医学科のお手伝いを喜んでさせてもらっています。患者さんの命を救うためですからね。必要とあらば、我々の知識や技術を存分に利用してもらう。普通、第三次救急を看板にしている病院は外傷(いわゆる骨折やけが)を中心に扱って、人工関節手術をたくさん行っていないと思います。しかし、当院で手術を受ける患者さんにとっては、まことに安全なシステムになっていると思います。手術後の患者さんに何かあったら、救急医学科の医師がそれこそ電話一本ですぐに飛んできてくれますからね。実際私もどれだけ彼らに救われたかしれません。もともと体調の良くない患者さんを手術することも多いですから。医師が安心して手術できる環境こそが、手術患者さんの安全につながって適応範囲も広がると思います。
A. 当院では24時間体制で第三次救急を受け入れている全科のそろった総合病院です。これは、救急救命科が救急車で運ばれる重症の患者さんを受け入れる、他の病院では治療不可能な重症患者さんを受け入れるというシステムで、当院の先輩方が苦心して作り上げたシステムです。毎日救急医学科だけで3人の医師が当直しています。普段は整形外科医も救急医学科のお手伝いを喜んでさせてもらっています。患者さんの命を救うためですからね。必要とあらば、我々の知識や技術を存分に利用してもらう。普通、第三次救急を看板にしている病院は外傷(いわゆる骨折やけが)を中心に扱って、人工関節手術をたくさん行っていないと思います。しかし、当院で手術を受ける患者さんにとっては、まことに安全なシステムになっていると思います。手術後の患者さんに何かあったら、救急医学科の医師がそれこそ電話一本ですぐに飛んできてくれますからね。実際私もどれだけ彼らに救われたかしれません。もともと体調の良くない患者さんを手術することも多いですから。医師が安心して手術できる環境こそが、手術患者さんの安全につながって適応範囲も広がると思います。
Q. 人工関節を正確な位置に設置するための、技術的な進歩についてはいかがですか?
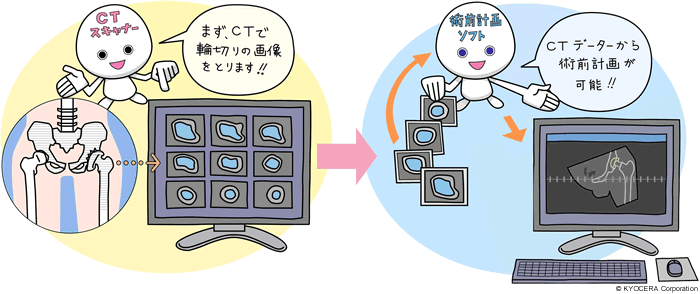
 A. 現在すべての患者さんの手術を前側方アプローチ(切開方法)で行っています。患者さんの骨の形態や骨質によって様々な人工関節の機種を使い分けています。手術前にはコンピュータを利用して時間をかけて設計図を作っています。外来の片隅で書いていますが、私が設計図を書いているときは看護師さんも事務の方も、私が集中できるように気を遣ってくれています。うれしいですね。コンピュータの画面上で患者さんにあった人工関節の機種、サイズ、位置など自分の経験に照らして設計します。手術室に入ったら、もうその設計図どおりの手術を正確に実行することに集中しています。ですが、先ほどお話ししました通り、絶対に正しい設計とか正解はないんですね。たとえばある一人の患者さんの手術をするのに、10人の医師に設計図を書かせて見ると、同じものが何枚あるでしょうか。おそらく3通りや5通りの設計図ができあがるでしょうね。難しい場合なんかでは10通りあるかもしれません。機種の選択や設置位置は様々でしょうね。どの設計図が正解とはいえないでしょう。議論をしたところで、それぞれの医師が信念に則って作成した設計図ですから、神学論争のように結論が出ないものになるかもしれません。
A. 現在すべての患者さんの手術を前側方アプローチ(切開方法)で行っています。患者さんの骨の形態や骨質によって様々な人工関節の機種を使い分けています。手術前にはコンピュータを利用して時間をかけて設計図を作っています。外来の片隅で書いていますが、私が設計図を書いているときは看護師さんも事務の方も、私が集中できるように気を遣ってくれています。うれしいですね。コンピュータの画面上で患者さんにあった人工関節の機種、サイズ、位置など自分の経験に照らして設計します。手術室に入ったら、もうその設計図どおりの手術を正確に実行することに集中しています。ですが、先ほどお話ししました通り、絶対に正しい設計とか正解はないんですね。たとえばある一人の患者さんの手術をするのに、10人の医師に設計図を書かせて見ると、同じものが何枚あるでしょうか。おそらく3通りや5通りの設計図ができあがるでしょうね。難しい場合なんかでは10通りあるかもしれません。機種の選択や設置位置は様々でしょうね。どの設計図が正解とはいえないでしょう。議論をしたところで、それぞれの医師が信念に則って作成した設計図ですから、神学論争のように結論が出ないものになるかもしれません。
![]()
Q. 治療には医師の信念も大切なのですね。
A. 私が人工股関節の手術を始めてから16年になります。先輩方から様々な手術方法を習ってきましたし、自分でもいろいろと工夫をしてきました。人工関節の手術に限らず外科医は徒弟制ともいえる師弟関係の中で技術を磨いて行く世界で、私は師匠に恵まれました。何より丁寧な操作で手術をすることが大切だと教えられました。すべてのことには意味がある、意味のないことはするな、ということをたたき込まれました。技術を伝承し、発展させることの重要性を感じています。人材がなければ技術的な進歩もなく、伝承もできませんから何より人が大切と感じています。
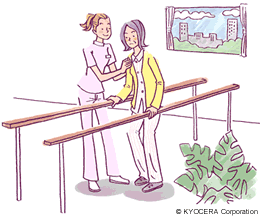 Q. 術後のリハビリテーションにも新しい試みがされているのでしょうか?
Q. 術後のリハビリテーションにも新しい試みがされているのでしょうか?
A. 5日や7日で退院という病院もあるようですが、当院ではしっかりリハビリテーションしてからの退院ですから、入院期間は短くないと思います。手術直後から全荷重を許可して、動作制限なしでリハビリテーションをお願いしています。理学療法士は、それぞれ個性的なアプローチで取り組んでくれています。楽しく、厳しく、そしてためになるリハビリテーションのようです。興味があるので、私も外来や手術の合間に見学します。
Q. 先生が関節痛に悩まれている患者さんにお伝えしたいことは何ですか?
A. 私は外来患者さんにリハビリテーションの処方や指導はできませんので、まずは良い開業医の先生を見つけて指導を受けることをお勧めします。手術を受けるべきかどうか迷っている患者さんに手術はお勧めしていません。患者さん自らが複数の股関節専門医の説明を聞いて、納得してから手術を受けるのが良いと思います。手術は最終手段であり、また手術後は一生、手術を受けた病院に通院することになりますから、交通の便も良く考えてください。主治医選びはもちろん大切ですが、病院の設備や態勢の評価も劣らず大切です。
Q. 差支えなければ、これまでに先生が治療された中で、印象に残っている患者さんがあれば教えてください。
 A. 私の患者さんは不思議と学校の先生が多いんですよ。股関節が痛くて担任になれないのがつらい。林間学校に引率できないと担任になれない。だから手術希望だと。ほんとにやりがいのある苦しくて楽しい仕事なのでしょう、手術後はいきいきして仕事なさっています。「おかげで志賀高原の林間学校に引率できました!」なんて報告を聞くと私もうれしいです。
A. 私の患者さんは不思議と学校の先生が多いんですよ。股関節が痛くて担任になれないのがつらい。林間学校に引率できないと担任になれない。だから手術希望だと。ほんとにやりがいのある苦しくて楽しい仕事なのでしょう、手術後はいきいきして仕事なさっています。「おかげで志賀高原の林間学校に引率できました!」なんて報告を聞くと私もうれしいです。
農業している人も多いんです。農業くらい楽しい仕事はないんだ、土をいじるのが大好きだとおっしゃられます。早く退院して畑仕事をしたい、薪割りしたいってね。
また、ダンスや卓球などに生き甲斐を見ておられる方も多いです。手術後は歩くことが楽しいとおっしゃっています。青春ですね。健康な人にはわからない感覚でしょうか。
他にも、両側を一度に手術してほしい、そういう希望をもって遠路はるばる新幹線で来られる方もいます。病院は新幹線の駅前なので好都合なのでしょう。確かに両側一度にすると可動域がよくなり、患者さんの術後は楽です。片方ずつだとこうは行きません。こういう知識が患者さんに広がってきています。そのうえで当院に来られたと知った時、本当にうれしくなります。当院ではしっかりリハビリテーションしてからの退院ですから、他の病院と比べると入院期間は短くないと思います。そのせいかリハビリテーションが一段落すると、特に女性の患者さんで、入院中に股関節を手術した患者さん同士がお友達になっています。すぐにメール交換が始まるし、退院後の外来は友達と同じ日にしてくださいとか...。実際、外来の後は皆さんで食事など楽しまれておられるようです。半年に一回とか一年に一回会うのが楽しみです、とおっしゃっています。来院された際は、みんなで理学療法士さんに挨拶されています。本当にありがとうって。
さらに、地方の患者さんには客好きの方もいて、当院のスタッフに「泊まりにおいで、案内するよ」なんてこともあるようです。楽しそうですね。いや、皆さん懸命に人生を楽しもうとして。これでいいんですね。私の手術は患者さんの命を救うものではありませんが、患者さんの人生を楽しめるようにするのが目的ですから、縁あって私のところにいらした患者さんが人生を楽しんでおられると聞くのが一番うれしいですね。
取材日:2014.12.18
*本文、および動画で述べられている内容は医師個人の見解であり、特定の製品等の推奨、効能効果や安全性等の保証をするものではありません。また、内容が必ずしも全ての方にあてはまるわけではありませんので詳しくは主治医にご相談ください。



先生からのメッセージ
私の手術は患者さんの命を救うものではありませんが、患者さんの人生を楽しめるようにするのが目的ですから、縁あって私のところにいらした患者さんが人生を楽しんでおられると聞くのが一番うれしいですね。