先生があなたに伝えたいこと
【岡本 尚史】患者さんの痛みを知って患者さんと信頼関係を築き、一番安全な治療法を選択したい。

医療法人みどり会 中村病院
おかもと なおふみ
岡本 尚史 先生
専門:股関節
岡本先生の一面
1.最近気になることは何ですか?
中年太りと体力の衰えです(苦笑)。腰痛対策などのストレッチを毎日欠かさず行っています。自分の体と向き合うことで、患者さんの気持ちがより分かるようになってきました。運動療法の指導にもつながっています。
2.休日には何をして過ごしますか?
7歳の子ども(双子の男女)と遊ぶことです。そのほか、ジムで汗を流したり、サーキットに行ったりもします。サーキットでの車の運転は、仕事での集中力が高まることにも繋がります。
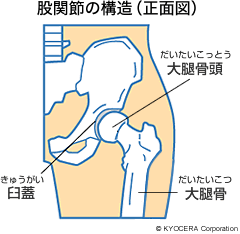 Q. 上半身と下半身をつないでいる股関節。一体どのようなしくみになっているのでしょうか?
Q. 上半身と下半身をつないでいる股関節。一体どのようなしくみになっているのでしょうか?
A. 股関節は、骨盤側にあるカップ状の臼蓋(きゅうがい)に、大腿骨(だいたいこつ)の先端にある骨頭(こっとう)と呼ばれるソケットがはまり込んでいます。股関節を覆う筋肉や靭帯が関節の安定性を保つことで、脚を「曲げる」「伸ばす」「開く」「閉じる」「ひねる」の5つの動きができるようになっています。
Q. 股関節の代表的な疾患には、具体的にどんなものがあるのでしょうか?
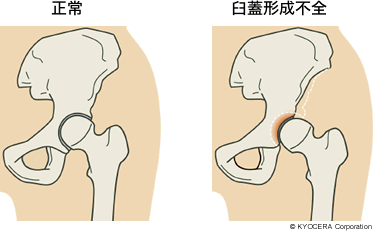
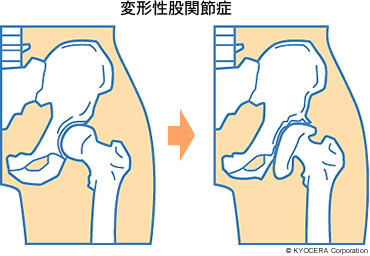
 A. 一番多いのは臼蓋形成不全(きゅうがいけいせいふぜん)です。臼蓋形成不全と診断されるのは、日本人の約8割に上るともいわれています。臼蓋のかぶりが浅く不安定になるため、軟骨がすり減り、痛みを引き起こします。軟骨の摩耗が進むと、臼蓋形成不全から変形性股関節症(へんけいせいこかんせつしょう)に進行する例が多く見られます。変形性股関節症の原因は、臼蓋形成不全だけでなく、大腿骨頭壊死をはじめ、関節リウマチ、大腿骨や骨盤の骨折などの外傷で軟骨が損傷する場合も一因になりえます。私が調べたデータでは、人工股関節置換術を行った変形性股関節症の患者さんは、50~60代の女性が最も多くなっています。
A. 一番多いのは臼蓋形成不全(きゅうがいけいせいふぜん)です。臼蓋形成不全と診断されるのは、日本人の約8割に上るともいわれています。臼蓋のかぶりが浅く不安定になるため、軟骨がすり減り、痛みを引き起こします。軟骨の摩耗が進むと、臼蓋形成不全から変形性股関節症(へんけいせいこかんせつしょう)に進行する例が多く見られます。変形性股関節症の原因は、臼蓋形成不全だけでなく、大腿骨頭壊死をはじめ、関節リウマチ、大腿骨や骨盤の骨折などの外傷で軟骨が損傷する場合も一因になりえます。私が調べたデータでは、人工股関節置換術を行った変形性股関節症の患者さんは、50~60代の女性が最も多くなっています。

Q. 臼蓋形成不全や変形性股関節症の診断は、どのようにされるのでしょうか?
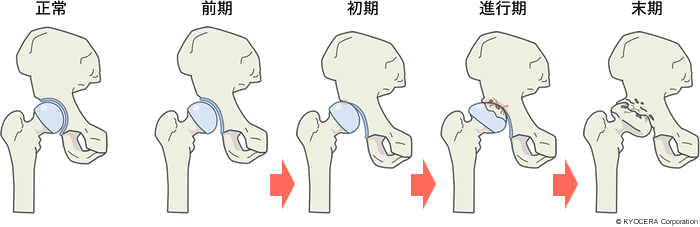
A. まずレントゲンを撮り、関節の隙間の程度から病期(病気の進行度)を判断します。病期には、前期股関節症、初期股関節症、進行期股関節症、末期股関節症の4段階があります。臼蓋形成不全であれば前期股関節症と診断し、初期股関節症以降は変形性股関節症と診断します。
しかし、レントゲン上は進行しているからといって、必ずしも痛みが同じように増していくわけではありません。末期でも痛みがない方や、正常にみえるのに痛みを訴える方もいらっしゃいます。そのため診察所見が重要な判断材料となるので、「どこをどうすると、どこが痛いのか」を、必ず触診しながら、注意して診察を行います。中には坐骨(ざこつ)神経痛などの場合もあるため、本当に股関節が悪いのかを見極めます。
 Q. では、股関節に痛みがある場合、どんな治療がなされるのでしょうか?
Q. では、股関節に痛みがある場合、どんな治療がなされるのでしょうか?
A. 治療法は大きく分けて、運動療法、薬物療法、手術の3種類がありますが、まずは安静が必要なのか、筋力トレーニングが必要なのかを見極めることからスタートします。痛みがあるときは安静を保ち、症状が少し軽くなったときに、軽めのスクワットや水中ウォーキングなどの運動療法をすすめています。
薬物療法については、最近では良い薬がいろいろ開発されているので、患者さんのニーズに合わせて処方しています。中には、さまざまな病院の診療科を回った結果、薬の量が過剰になり、肝機能や腎機能が悪くなっている患者さんもいらっしゃいます。これ以上薬を飲み続けると命に危険がある場合や股関節に強い痛みがある場合は、手術をすすめています。
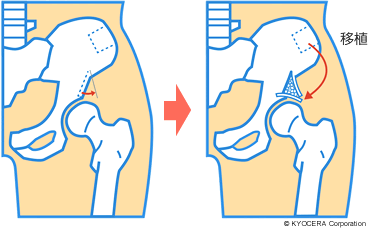
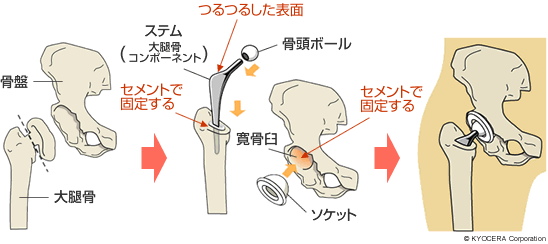
手術は、骨を切ることで関節の角度や向きを変える骨切り術(こつきりじゅつ)と人工股関節置換術(じんこうこかんせつちかんじゅつ)の2種類があります。骨切り術はさまざまな方法がありますが、私は自骨の一部を臼蓋に移植し、臼蓋のかぶりを深くする寛骨臼(かんこつきゅう)形成術と呼ばれる手術を採用しています。この手術は、基本的には、症状が初期で25〜30歳くらいまでの若い方が対象となります。進行期や末期の場合は、人工股関節置換術をすすめています。
Q. 科学技術の発展に伴い、人工股関節や手術方法も進歩しているのでしょうか?
 A. はい。人工股関節では臼蓋側で関節面の役割を果たすクロスリンクポリエチレンの開発によって、その摩耗の量がかなり減りました。学会で発表されているここ10年間の成績が良いので、今後20年、30年間の成績も良くなっていくのではと考えられます。
A. はい。人工股関節では臼蓋側で関節面の役割を果たすクロスリンクポリエチレンの開発によって、その摩耗の量がかなり減りました。学会で発表されているここ10年間の成績が良いので、今後20年、30年間の成績も良くなっていくのではと考えられます。
手術方法では、セメントを使わずに人工股関節の金属と骨をくっつける「セメントレス」という比較的新しい手術があります。従来の骨セメントで固定する方法と比べると手術自体は簡便なので使われる先生は多いですね。でも、私はセメントレス手術ではなく、歴史の長い骨セメントを使用する手術を採用しています。それは、必ずしも"最新"が"最良"ではないと思うからです。患者さんにとって一番安全な治療方法を選びたいと考えています。
![]()
Q. 股関節の病気を治療される際に、先生が大切にされていることは何でしょうか?
 A. 患者さんとの信頼関係を築くために、その痛みを知り、的確に患者さんが求めている説明をするように心がけています。また、手術は一人では行うことはできないので、スタッフの協力が必要不可欠です。当院の人工股関節置換術の手術は大まかに24の工程がありますが、いつも同じ手順を守ることで、スタッフが順番通りにミスなく器具を渡せるようにしています。
A. 患者さんとの信頼関係を築くために、その痛みを知り、的確に患者さんが求めている説明をするように心がけています。また、手術は一人では行うことはできないので、スタッフの協力が必要不可欠です。当院の人工股関節置換術の手術は大まかに24の工程がありますが、いつも同じ手順を守ることで、スタッフが順番通りにミスなく器具を渡せるようにしています。
Q. 難易度の高い症例もあると思いますが、そういった場合はやはり大変なのでしょうね。
A. 難易度の高い患者さんの多くは、色々と辛い思いをされてきたはずなので不謹慎ですが、私は難しければ難しいほどチャレンジしたいと思うタイプなので、難易度の高い患者さんが来られると実はワクワクします(笑)。難治症例ほど「これはどうしようか」と必死に考えますし、他の先生が諦めた症例の場合はさらにモチベーションが上がってきます。自分が持ち合わせている知識と経験と技術を駆使して、患者さんを良くするため頑張ろうと思っています。
 Q. リハビリテーションに力を入れておられているとお聞きしております。どんな取り組みをされているのでしょうか?
Q. リハビリテーションに力を入れておられているとお聞きしております。どんな取り組みをされているのでしょうか?
A. 術後はもちろん術前も歩く姿勢、「歩容(ほよう)」を指導しています。股関節に痛みがあると、どうしても変な歩き方になってしまうので、腰や膝への負担が出るのを防ぐためです。
また、人工股関節置換術は、あくまで動きの支点を変えるだけで、筋肉を強くする手術ではありません。あくまで手術は治療のスタートであり、リハビリを積み重ねていくことが重要であることを患者さんに理解して頂きながら、リハビリを行っています。特に当院の手術方法は、他の施設と異なり、骨切を併用するので、骨がくっつくまでの約7週間は杖をつくなどの動きの制限が必要です。当院には、回復期リハビリテーション病棟もあり、多くの作業療法士も居るため、段階的にADL(Activities of Daily Living:日常生活動作)を上げながらしっかり指導しながらリハビリを行っています。
 Q. 人工股関節置換術の退院後は、どんなことに注意すればよろしいでしょうか?
Q. 人工股関節置換術の退院後は、どんなことに注意すればよろしいでしょうか?
A. 当院では、術後は4〜8週間で退院できるようになりますが、退院した場合でも術後7週間は階段の上り下りを控えるほか、あぐらをかかないようにするなど、気をつける必要があります。この期間を指導通り過ごして頂ければ、これから人工股関節と共に過ごしていく長い時間が、他の方法より有意義になると考えてこの手術方法で行っています。術後7週以降は、激しい運動を除き概ね制限はありません。ただ、7週間で筋力が必ず回復するわけではないので、その後も必要に応じて杖などの使用は指導しています。退院後は、術後3、6、12ヵ月に来てもらい、その後は1年に1回など定期的に経過を見るようにしています。
Q. 先生がなぜ股関節外科医を目指されたのか、エピソードを教えてください。
 A. 一般整形外科医だった10年前に非常に高名な教授に出会い、師匠になっていただいたことがきっかけです。目の前にいる教授を見て、「どういう経験を積めば、あんなふうに素晴らしい手術ができるのだろう」ととても興味が湧きました。教授のようなレベルに行き着くことができたら、また違うものが見えてくるはずだと考え、10年間その下で研究を続けてきました。教授に出会えたことが今の私の知識や経験、技術につながっています。
A. 一般整形外科医だった10年前に非常に高名な教授に出会い、師匠になっていただいたことがきっかけです。目の前にいる教授を見て、「どういう経験を積めば、あんなふうに素晴らしい手術ができるのだろう」ととても興味が湧きました。教授のようなレベルに行き着くことができたら、また違うものが見えてくるはずだと考え、10年間その下で研究を続けてきました。教授に出会えたことが今の私の知識や経験、技術につながっています。
Q. 最後に患者さんへのメッセージをお願いいたします。
取材日:2016.9.30
*本文、および動画で述べられている内容は医師個人の見解であり、特定の製品等の推奨、効能効果や安全性等の保証をするものではありません。また、内容が必ずしも全ての方にあてはまるわけではありませんので詳しくは主治医にご相談ください。



先生からのメッセージ
患者さんの痛みを知って患者さんと信頼関係を築き、一番安全な治療法を選択したい。