先生があなたに伝えたいこと
【井手 衆哉】膝関節の疾患は、信頼できる医師と相談しながら、年齢や症状、骨質、体格を判断して、自分に合った適切な治療法を選択しましょう。

医療法人 鶴田整形外科
いで しゅうや
井手 衆哉 先生
専門:膝関節
井手先生の一面
1.最近気になることは何ですか?
自分の健康ですね。このあいだ血液検査に引っかかってしまって(笑)。そろそろ自分の体調にも気を遣わないといけないなと感じています。
2.休日には何をして過ごしますか?
休日は子どものバスケットボールの試合を観に行って、応援で汗を流しています。
 Q. まず、膝関節の役割や働きを教えてください。
Q. まず、膝関節の役割や働きを教えてください。
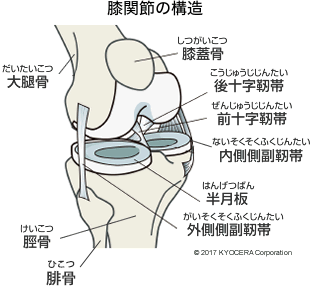
A. 人間の下肢には、股関節、膝関節、足関節と3つの関節があります。なかでも最も大きな負担がかかる関節が膝関節です。かかる荷重が大きいことから荷重関節とも呼ばれ、機能障害が生じやすい関節です。膝関節の特徴としては可動域が広いことがあげられ、正座をした時には、約150度も曲がっているとされています。その構造は大腿骨と脛骨(けいこつ)、腓骨(ひこつ)、膝蓋骨(しつがいこつ)と、いくつかの靭帯からなっています。
 Q. 中高年の多くの方が膝に痛みを感じながら生活しているといわれています。この痛みはどうして生じるのでしょうか?
Q. 中高年の多くの方が膝に痛みを感じながら生活しているといわれています。この痛みはどうして生じるのでしょうか?
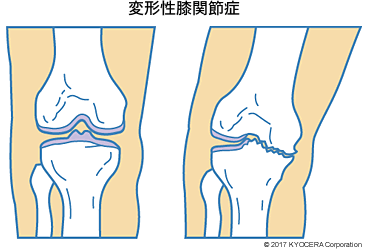
A. 痛みの原因の多くは軟骨のすり減りによって生じる軟骨障害です。特に膝は他の関節よりも頻繁に屈伸するため軟骨の摩擦が激しく、いすからの立ち上がりや階段の上り下りの際には瞬間的に体重の4~5倍の負荷が膝にかかります。しかし、軟骨には血液も神経も通っていないため、すり減りが軽いうちは痛みを感じません。骨と骨の隙間にある軟骨がすり減り、骨が接触したときに痛みが生じやすく、変形性膝関節症(へんけいせいひざかんせつしょう)に発展します。
 Q. 患者さんが「膝の内側が痛い」、「膝の外側が痛い」、あるいは「膝の後ろ側が痛い」と訴えている場合は、どのような疾患が考えられますか?
Q. 患者さんが「膝の内側が痛い」、「膝の外側が痛い」、あるいは「膝の後ろ側が痛い」と訴えている場合は、どのような疾患が考えられますか?
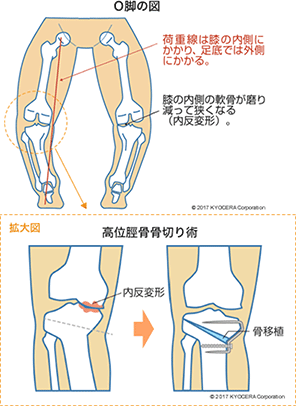
A. 日本人は内反変形(ないはんへんけい)であるO脚体型の方が多く、関節の内側に荷重が偏って内側の軟骨が摩耗しやすいため、「膝の内側が痛い」という方が多くいます。慣れないスポーツや長時間の草取りなどをした時には特に内側に負担がかかり、軟骨がすり減って変形性膝関節症につながることがあります。
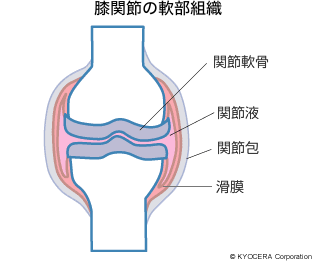
外側が痛む場合は、半月板断裂(はんげつばんだんれつ)の可能性があります。半月板は膝に集まる荷重を受け止めて分散させ、軟骨の負担を減らすクッションです。柔らかい組織でできていて、断裂すると膝の曲げ伸ばしがうまくできなくなります。また、後ろ側が痛む時は、滑膜(かつまく)の異常などで関節液が増え、いわゆる膝に水が溜まっている状態になっている可能性が考えられます。水が溜まると関節を囲んでいる関節包(かんせつほう)と呼ばれる袋状の膜が腫れ上がり、関節が張ってしまうため曲げ伸ばしが不自由になり、後ろ側に痛みを感じることがあります。
 Q. 変形性膝関節症になりやすい人の特徴について教えてください。
Q. 変形性膝関節症になりやすい人の特徴について教えてください。
A. 患者さんの8割が女性です。年齢は65歳以上が多く、5~10年の年月をかけて徐々に症状が悪化していく疾患です。変形性膝関節症の最大のリスクファクター(危険因子)はO脚であることです。重たい荷物を持ちあげたり中腰の作業をしたりすることが多い方や肥満体型の方は、さらに膝に負担がかかりやすくなります。女性の患者が多いことから、骨格や女性ホルモンとも関係があるのではないかといわれています。
Q. 変形性膝関節症と診断されたらすぐに手術となるのでしょうか?
A. まずは内服薬や運動療法で保存治療を施します。軽度の場合は、ヒアルロン酸の注射をしたり、サポーターでO脚を矯正する装具療法をしたりすることも一般的です。それでも関節に痛みが続く場合や、骨の変形が大きな場合は手術を適応します。 軟骨の摩耗が軽度で変形が小さい場合は、骨を正常な形に戻す高位脛骨骨切り術(こういけいこつこつきりじゅつ)で変形を矯正して、体重がかかる軸となる荷重線を正しい位置にします。骨切り術は、軟骨がすり減る原因となるO脚を根本的に解決する手術です。基本的に、軟骨は一度摩耗すると再生しない組織ですが、骨切り術を適用すると線維軟骨として再生し、傷口も4〜5cmとあまり目立たないため、多く行われている手術です。
Q. 軟骨の摩耗が大きく変形が進んでいる人の手術には、どんな方法がありますか?
A. 最終手段として、膝関節を人工物に置き換える人工膝関節置換術(じんこうひざかんせつちかんじゅつ)があります。個人によって変形方向の角度やねじれが違うため、術前には起立状態や下肢全体のレントゲン撮影のほか、CTやMRIなども併用して術前計画をしっかりと立てることが大切です。骨を切る量は1mm単位、人工膝関節の設置角度は1度単位で細かく調整します。
Q. 人工膝関節にも種類があるのでしょうか?
A. 膝関節全体を人工物に置き換える人工膝関節全置換術(じんこうひざかんせつぜんちかんじゅつ)と、膝関節の内側または外側だけを置き換える人工膝関節単顆置換術(じんこうひざかんせつたんかちかんじゅつ)です。しかし単顆置換術では根本的な原因のO脚を改善できないことが多いため、全置換術を適用することが多くなります。
実は、全置換術に用いる人工膝関節は多くのメーカーがいろいろな形状やサイズをつくっていて、その種類は数百にも及びます。医師は、患者さんの症状に合わせて最適な人工膝関節を選択しています。
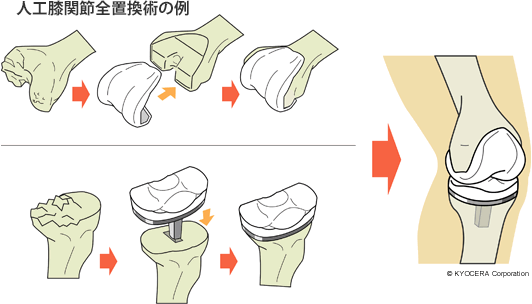
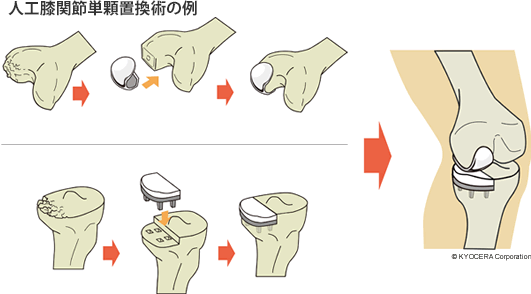
 Q. 人工膝関節の素材や手術について、進歩している面はありますか?
Q. 人工膝関節の素材や手術について、進歩している面はありますか?
A. 人工膝関節は金属とプラスチックが素材として使われています。特に軟骨部分にあたるプラスチックはこの30年で飛躍的に強度が上がり寿命が延びました。以前は摩耗の程度が1年間で0.1mmだったものが、今では0.01mmに変わっています。私が医師になった35年前は「人工膝関節の寿命は10~15年」と説明していたのですが、今では30年以上といっています。正直なところ、ほぼ摩耗せずに半永久的に使用できるのではないかと感じています。
手術については、ただ歩けるようになったり、元の生活に戻れるようにしたりするだけではなく、術後の歩行や立ち上がり、階段の上り下りのスムーズさなど、QOL(生活の質)の向上を考慮するようになりました。今はただ歩くだけでなく、人工膝関節でスポーツまでも楽しめる時代です。元気な高齢者が増えて、私たちのライフスタイルが変化している点でも人工膝関節の進化を感じています。
 Q. 最後に、先生が医師を志されたきっかけを教えてください。
Q. 最後に、先生が医師を志されたきっかけを教えてください。
A. スポーツが好きで、学生時代からバスケットボールをしています。アスリートたちに関わる仕事に就きたくて整形外科を選びました。現在は病院での勤務のほか、佐賀のバスケットチームのチームドクターとしてスポーツに関わっています。
取材日:2019.12.5
*本文、および動画で述べられている内容は医師個人の見解であり、特定の製品等の推奨、効能効果や安全性等の保証をするものではありません。また、内容が必ずしも全ての方にあてはまるわけではありませんので詳しくは主治医にご相談ください。



先生からのメッセージ
膝関節の疾患は、信頼できる医師と相談しながら、年齢や症状、骨質、体格を判断して、自分に合った適切な治療法を選択しましょう。